Pourquoi faut-il se protéger du soleil ?
Publié par Encyclopédie Environnement, le 16 août 2022 4.1k
Le soleil est indispensable à la vie, que ce soit à travers la photosynthèse chez les plantes ou par la production de vitamine D chez l’Homme. Cependant la portion ultraviolette (UV) de son spectre d’émission électromagnétique induit des dommages aux composants cellulaires et en particulier à l’ADN. Chez l’être humain, les conséquences majeures sont essentiellement l’induction des cancers de la peau et du vieillissement cutané, ainsi que des dommages oculaires.
1. Le soleil, une source de rayonnements complexe
Avant de traverser l’atmosphère terrestre les rayonnements électromagnétiques présents dans le spectre solaire (Lire Les énergies solaires et Les couleurs du ciel) s’étendent sur une immense gamme de longueur d’onde (Figure 1) :
- Les ondes radio ;
- Le rayonnement infra-rouge, responsable de la sensation de chaud ;
- La lumière visible ;
- La portion ultraviolette (UV) constituée :
- Des UVA (longueur d’onde allant de 320 à 400 nm).
- Des UVB (longueur d’onde entre 280 et 320 nm) ;
- Des UVC (longueur d’onde inférieure à 280 nm).
- Et, en-deçà, les rayons X et les rayons Gamma, non représentés sur la Figure.
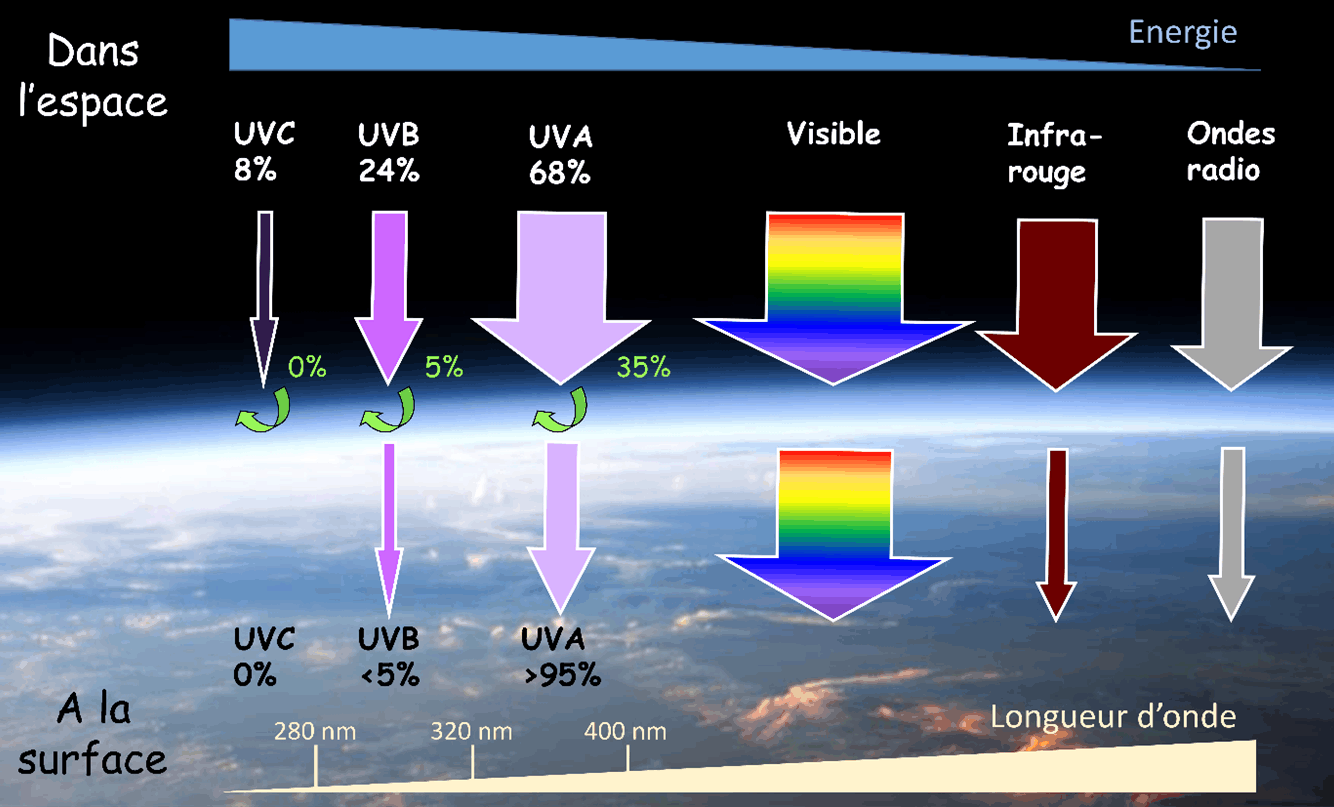
Figure 1. Composition du rayonnement solaire dans l’espace et après traversée de l’atmosphère terrestre. (Figure reproduite de EEnv : Impact cellulaire des UV solaires)
Lors de la traversée de l’atmosphère, les UVC (les plus énergétiques) sont absorbés par la couche d’ozone, de même qu’une grande partie des UVB et une fraction des UVA (Figure 1).
Le rapport entre UVB et UVA dépend aussi d’autres facteurs comme la latitude et l’altitude (plus d’UVB à l’équateur et en montagne), l’heure du jour (plus d’UVA le matin et en soirée) et l’albédo (la réflexion des UV sur le sol). C’est donc à une source de rayonnements variés, tous classés cancérigènes par l’Organisation Mondiale de la Santé (OMS), que nous sommes exposés.
2. Soleil et cancer de la peau
L’incidence des cancers de la peau a considérablement augmenté ces dernières décennies en raison principalement des habitudes d’exposition de la population (expositions solaires importantes lors des loisirs, utilisation de lampes à bronzer). L’incidence des carcinomes cutanés, formes cliniques les plus fréquentes, est estimée en Europe à 40 cas annuels pour 100 000 habitants, ce chiffre étant sans doute sous-estimé. L’incidence des mélanomes, cancers cutanés les plus graves du fait du risque important d’évolution métastatique, est estimée en France à environ 10 cas pour 100 000 habitants. Il s’agit de l’un des cancers dont le taux d’incidence augmente le plus rapidement [1], et qui fait partie des cancers prioritaires à surveiller pour l’Institut National de Veille Sanitaire. Les données cliniques, épidémiologiques et expérimentales attestent sans ambiguïté du rôle fondamental des radiations ultraviolettes UVB et UVA dans la cancérogenèse cutanée, auxquelles s’ajoutent les prédispositions génétiques des sujets.
3. L’ADN, un composant cellulaire essentiel mais fragile
L’évènement initial dans la formation d’une tumeur cutanée est souvent un endommagement de l’ADN des cellules. L’ADN est tout d’abord « le livre de recette » pour fabriquer les protéines assurant la structure et les diverses fonctions cellulaires (Figure 2). Copié de cellule-mère en cellule-fille, il assure aussi la transmission de l’information génétique. Le rayonnement ultraviolet est un agent particulièrement efficace pour endommager l’ADN des cellules de la peau (lire Impact cellulaire des UV solaires).
4. Les UVB, les moins fréquents mais les plus agressifs
Comment un simple photon peut-il endommager une structure telle que la double-hélice d’ADN ? Les dommages induits dans l’ADN par le rayonnement UVB sont bien connus. (Figure 2). Pour se défendre contre ces modifications de la structure chimique de l’ADN, les cellules possèdent des systèmes de réparation (lire Impact cellulaire des UV solaires). Une déficience dans ces systèmes, responsable de mutations transmises aux générations suivantes de cellules, prédispose énormément aux cancers de la peau. Si cette mutation a lieu dans un gène qui contrôle la division cellulaire, il peut y avoir déclenchement d’un processus tumoral (Figure 2).
Les photoproduits de l’ADN peuvent aussi induire la mort des cellules (Figure 2). Ceci apparaît comme un moindre mal, les cellules les trop endommagées étant ainsi éliminées du tissu.
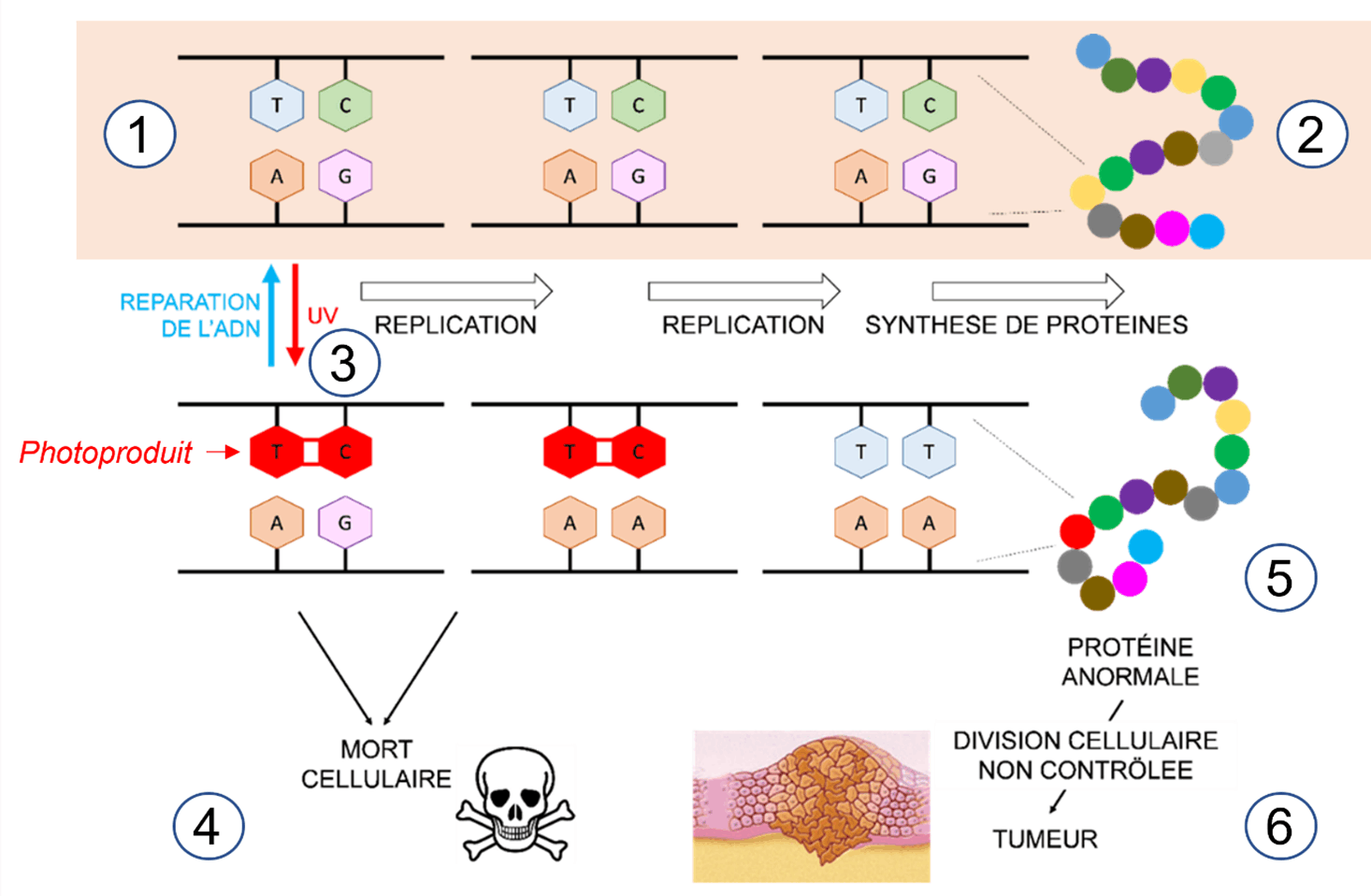
Figure 2. Conséquences de l’endommagement de l’ADN par les UV. 1, Dans les cellules normales, l’ADN est répliqué au moment de la division cellulaire, chaque brin de la double hélice servant de support grâce à la complémentarité des 4 bases (A, T, G et C) constitutives de l’ADN : T reconnaissant A et C se liant à G. Pour la synthèse des protéines (2), les cellules utilisent l’ordre dans lequel s’enchaîne les bases pour lier les acides aminés qui constituent les protéines. 3, les UV créent des liaisons entre les bases pyrimidines -par exemple T et C- conduisant à la formation de photoproduits (car induits par la lumière UV) dimériques (car impliquant deux bases). Si ces photoproduits ne sont pas réparés, la cellule peut mourir immédiatement après l’exposition ou lors de la division cellulaire (4). Si la réplication a quand même lieu, une erreur est commise dans la « lecture » des bases impliquées dans le dimère : A est incorporé face à C au lieu de G. A la réplication suivante, l’ADN aura une séquence TT au lieu de TC initialement. C’est une mutation : les protéines codées par ces gènes mutés auront des propriétés anormales (5). Ainsi il peut y avoir activation des oncogènes qui vont accélérer la division cellulaire et, après un processus long et complexe, aboutir à l’apparition d’une tumeur (6). (Figure reproduite de EEnv : Impact cellulaire des UV solaires)
5. Les UVA, des rayonnements pas vraiment inoffensifs
Longtemps négligés ou considérés principalement pour leur implication dans le vieillissement de la peau, les UVA sont maintenant reconnus comme étant eux aussi capables d’induire mutations et tumeurs. Même si leur efficacité est moindre que celle des UVB, les UVA sont au moins 20 fois plus abondants. L’effet majeur des UVA dans les cellules de la peau est la production d’espèces réactives de l’oxygène qui endommagent les macromolécules cellulaires : lipides, protéines … et ADN.
L’utilisation des lampes de bronzage artificielles, très riches en UVA, se résume in fine à une exposition volontaire à un agent mutagène et cancérigène sans bénéfice pour la santé.
6. La nécessité d’une photoprotection efficace
Le rôle du soleil dans le développement des cancers cutanés est toutefois plus complexe que ce que l’on a longtemps cru. D’une part, la survenue des lésions précancéreuses et des carcinomes épidermoïdes est étroitement liée aux doses cumulées au long de la vie. D’autre part, les expositions intenses -génératrices de coups de soleil, en particulier dans l’enfance- jouent un rôle crucial dans l’apparition de certains carcinomes et des mélanomes. Pour éviter le développement de ces cancers, tout repose sur la prévention fondée sur des mesures (i) de dépistage précoce des lésions suspectes et surtout (ii) de photoprotection, primordiale pendant l’enfance et l’adolescence.
Il n’est bien sûr pas concevable d’imaginer une limitation drastique de l’exposition au soleil qui fait partie de notre environnement quotidien : une dose raisonnable d’UV est nécessaire par exemple à la production de vitamine D très majoritairement issue d’une réaction photochimique dans la peau. Comment éviter la surexposition de développer des stratégies de photoprotection ?
Une première possibilité évidente est le bronzage, c’est-à-dire la réaction naturelle de pigmentation de la peau (production de mélanine) induite par la lumière solaire et en particulier les UVB (Figure 3). Ce n’est cependant pas l’assurance d’une protection absolue. Le teint halé obtenu dans les salons de bronzage est encore moins satisfaisant : la couleur que prend alors la peau est due à l’oxydation par les UVA de la mélanine préexistante.
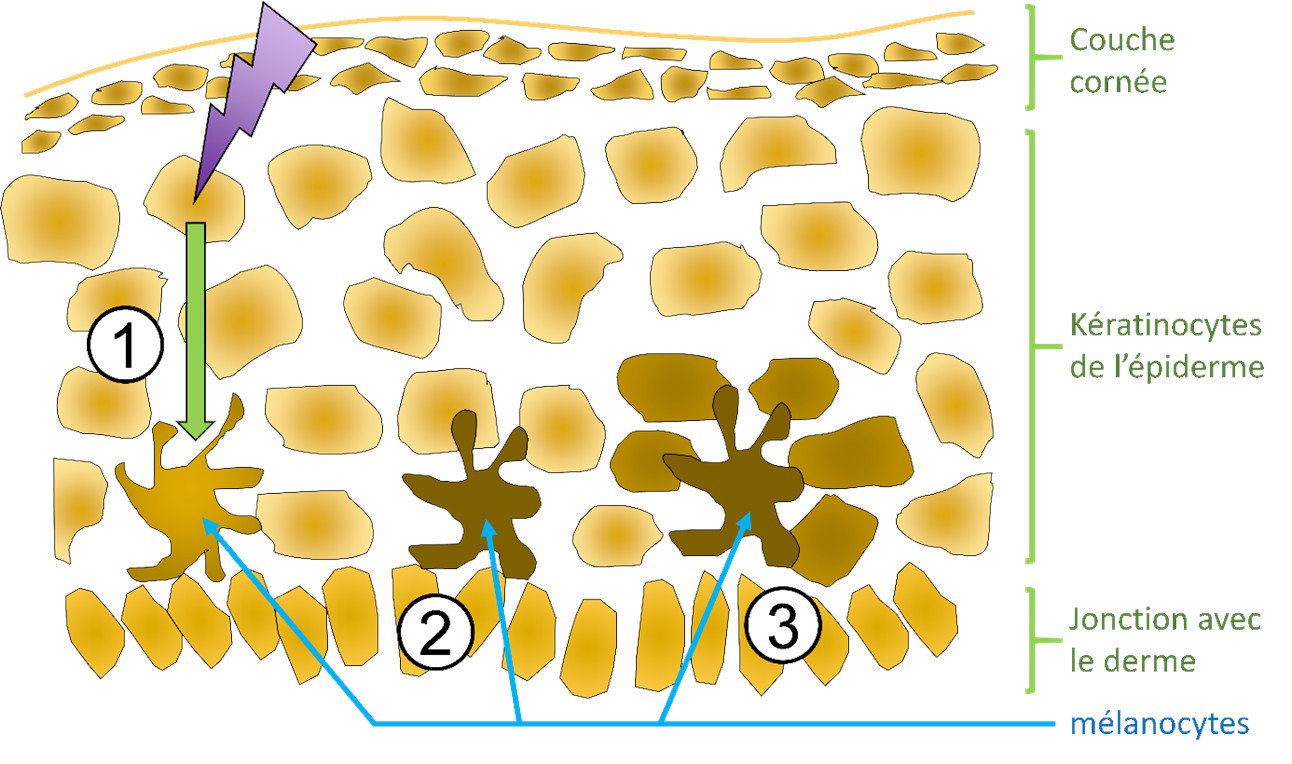
Figure 3. Production de mélanine dans la peau en réponse à l’exposition au soleil. (1) Les UV, en particulier les UVB induisent des dommages dans l’ADN des kératinocytes qui envoie alors des signaux vers les mélanocytes. (2) Les mélanocytes produisent alors de la mélanine par une suite de réactions enzymatiques. (3) Les mélanocytes, via des prolongements filamenteux (les dendrites), déposent de la mélanine dans les kératinocytes environnants. Cette mélanine sera ensuite diffusée dans la peau par le mouvement naturel des kératinocytes vers la couche cornée située à l’extérieur du tissu (Figure reproduite de EEnv : Impact cellulaire des UV solaires)
Le recours à d’autres moyens s’avère donc nécessaire pour éviter l’impact sanitaire d’une exposition trop importante. Le premier est simple en principe : il consiste à adopter un comportement raisonnable en évitant les surexpositions. Ceci est malheureusement contrecarré :
- par les canons esthétiques en cours et les pratiques récréatives qui poussent une partie de la population à s’exposer aux périodes les plus riches en UV.
- par l’exposition très fréquente au soleil que subissent certains professionnels (agriculteurs, travailleurs du bâtiment, etc.).
Dans les deux cas, il est nécessaire de diminuer la quantité d’UV atteignant la peau. La pratique la plus efficace est le port de vêtements adaptés et de chapeaux. Là aussi, ces pratiques ne sont pas toujours faciles à faire accepter et le recours à des écrans solaires à haut indice est donc nécessaire. Malgré cela, il faut garder à l’esprit qu’aucune formule n’absorbe totalement les UV (il n’y a plus d’écran total !) et que les écrans solaires doivent être considérés comme une façon de limiter les conséquences d’une exposition mais en aucun comme un prétexte à la prolonger.
[1] Remontet L, Estève J, Bouvier AM, et al. Estimations nationales : tendances de l’incidence et de la mortalité par cancer en France de 1978 à 2000 (Institut National de Veille Sanitaire). BEH 2003 ; 41–42 : 190–3.
Ce texte s’appuie sur les sources citées en références, notamment sur l’article Impact cellulaire des UV solaires de Thierry Douki, Directeur de recherche du CEA, Service de Chimie inorganique et biologique, Institut Nanosciences et Cryogénie, Institut de recherche interdisciplinaire de Grenoble, CEA & Université Grenoble Alpes, publié dans encyclopedie-environnement.org. Image d’introduction : Champ de blé derrière l’hospice St-Paul avec un faucheur et soleil, Vincent Van Gogh, 1889 ; Musée Folkwang, Essen, Allemagne
Ce travail a été réalisé grâce au soutien financier d' UGA Éditions dans le cadre du programme "Investissement d'avenir", et de la Région Auvergne Rhône-Alpes.
- Retrouvez-nous sur notre site internet encyclopedie-environnement.org
· Retrouvez-nous également sur Facebook, Twitter et LinkedIn




